Alumni STIKes Madani Yogyakarta angkatan 2010
BAB I
PENDAHULUAN
STROKE NON
HEMORAGIC
Oleh
Arief Mahasiswa Semester IV Stikes Madani Yogyakarta
BAB I
PENDAHULUAN
A.
LATAR
BELAKANG
Stroke merupakan
salah satu penyebab kematian dan kecacatan neurologi yang utama di Indonesia.
Serangan otak ini merupakan kegawatdaruratan medis yang harus ditangani secara
cepat, tepat, dan cermat. Stroke adalah penyakit ketiga yang menyebabkan
kematian dibeberapa negara berkembang. Setiap tahunnya sekitar 4,5 juta orang
meninggal karena stroke. Stroke dapat terjadi pada semua umur tapi sebagian
dialami oleh orang yang berusia lebih dari 70 tahun.
Hampir semua orang lanjut usia sedikitnya memiliki beberapa sumbatan pada suplai darah arteri ke otak, dan sebanyak 10% sebenarnya memiliki cukup banyak sumbatan untuk menyebabkan gangguan fungsi atau stroke. Di Amerika Serikat, wanita kulit putih dengan usia sekitar 50 tahun mempunyai resiko sekitar 20% menderita stroke dan 8% mempunyai resiko meninggal karena stroke. Sekitar 1 dari 6 wanita amerika meninggal karena stroke. Insidensi menderita stroke semakin meningkat pada usia lebih dari 65 tahun. Sekali wanita menderita stroke maka perjalanan penyakit dan prognosisnya lebih buruk bila dibandingkan dengan lakilaki. Faktor utama terjadinya stroke adalah usia, hipertensi dan aterosklerosis. Kebanyakan kasus stroke disebabkan oleh plak arteriosklerotik yang terjadi pada satu atau lebih arteri yang memberi makanan ke otak. Plak biasanya mengaktifkan mekanisme pembekuan darah, dan menghasilkan bekuan untuk membentuk dan menghambat arteri, dengan demikian menyebabkan hilangnya fungsi otak secara akut pada area yang terlokalisasi.
Hampir semua orang lanjut usia sedikitnya memiliki beberapa sumbatan pada suplai darah arteri ke otak, dan sebanyak 10% sebenarnya memiliki cukup banyak sumbatan untuk menyebabkan gangguan fungsi atau stroke. Di Amerika Serikat, wanita kulit putih dengan usia sekitar 50 tahun mempunyai resiko sekitar 20% menderita stroke dan 8% mempunyai resiko meninggal karena stroke. Sekitar 1 dari 6 wanita amerika meninggal karena stroke. Insidensi menderita stroke semakin meningkat pada usia lebih dari 65 tahun. Sekali wanita menderita stroke maka perjalanan penyakit dan prognosisnya lebih buruk bila dibandingkan dengan lakilaki. Faktor utama terjadinya stroke adalah usia, hipertensi dan aterosklerosis. Kebanyakan kasus stroke disebabkan oleh plak arteriosklerotik yang terjadi pada satu atau lebih arteri yang memberi makanan ke otak. Plak biasanya mengaktifkan mekanisme pembekuan darah, dan menghasilkan bekuan untuk membentuk dan menghambat arteri, dengan demikian menyebabkan hilangnya fungsi otak secara akut pada area yang terlokalisasi.
SEKENARIO
“Sejak Rabu
malam Bapak sudah gelisah dan tidsk mau bicara, kemudian saya sarankan untuk
istirahat dan Bapak tidur tanpa saya temani agar bisa beristirahat dengan
nyaman. Pada waktu subuh saya mendengar suara ‘gedebug’ saya kira Bapak jatuh
dari tempat tidur, ternyata tidak, akhirnya saya tau kalau Bapak jatuh di
tempat sholat sambil membawa kopiah seperti mau sembahyang, Bapak pingsan, lalu
sadar tapi tidak bisa bicara dan pelo, tidak pusing, tidak muntah, tidak
kejang, akhirnya saya bawa ke sini. Saat kejadian saya tidak melakukan apa-apa,
langsung dibawa ke rumah sakit saja, wong bingung dan takut terjadi apa-apa”.
B.
RUMUSAN
MASALAH
1. Apa
definisi Stroke Non Hemoragic?
2. Apa
etiologi dari Stroke Non Hemoragic?
3. Bagaimanakan
patofisiologi Stroke Non Hemoragic?
4. Bagaimanakah
manifestasi klinis dari Stroke Non Hemoragic?
5. Pemeriksaan
penunjang apa saja yang diperlukan pada klien Stroke Non Hemoragic?
6. Apa
saja dignosa keperawatan yang muncul pada klien Stroke Non Hemoragic?
C. TUJUAN PENULISAN
1. Untuk
menjelaskan ulasan Stroke Non Hemoragic
2. Untuk
menjelaskan penyebab Stroke Non Hemoragic, tanda dan gejala serta
patofisiologinya dalam tubuh
3. Untuk
mengetahui tindak lanjut intervensi keperawatan pada klien yang Stroke Non
Hemoragic.
D. MANFAAT PENULISAN
1. Memberikan
penjelasan kepada khalayak umum supaya mengetahui bahayanya Stroke Non
Hemoragic pada diri seseorang
2. Menyampaikan
pada pembaca tentang cara pengobatan dan asuhan keperawatan pada klien Stroke
Non Hemoragic dengan baik dan benar
BAB II
TINJAUAN TEORI
STROKE NON
HEMORAGIC
BAB II
TIJAUAN TEORI
A.
DEFINISI
Stroke atau cedera cerebrovaskuler adalah gangguan neurologik
mendadak yang terjadi akibat pembatasan atau terhentinya aliran darah melalui
system suplai arteri otak (Sylvia A Price, 2006, hal-1110)
Stroke non hemoregik adalah sindroma klinis yang awalnya
timbul mendadak, progresi cepat berupa deficit neurologis fokal atau global
yang berlangsung 24 jam atau lebih atau langsung menimbul kematian yang
disebabkan oleh gangguan peredaran darah otak non straumatik (Arif Mansjoer,
2000, hal- 17)
Stroke non hemoragik merupakan proses terjadinya iskemia
akibat emboli dan trombosis serebral biasanya terjadi setelah lama
beristirahat, baru bangun tidur atau di pagi hari dan tidak terjadi perdarahan.
Namun terjadi iskemia yang menimbulkan hipoksia dan selanjutnya dapat timbul
edema sekunder. (Arif Muttaqin, 2008, hlm. 130)
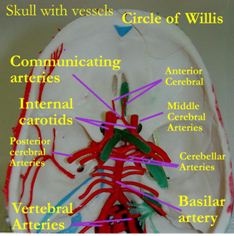
B. ANATOMI FISIOLOGI
Gambar 1. Vaskularisasi
Otak
Darah mengalir ke otak melalui dua arteri karotis dan dua
arteri vertebralis Arteri karotis interna, setelah memisahkan diri dari arteri
karotis komunis, naik dan masuk ke
rongga tengkorak melalui kanalis karotikus, berjalan dalam sinus kavernosus,
mempercabangkan arteri untuk nervus optikus dan retina, akhirnya bercabang dua:
arteri serebri anterior dan arteri serebri media. Arteri karotis interna
memberikan vaskularisasi pada regio sentral dan lateral hemisfer. Arteri serebri
anterior memberikan vaskularisasi pada korteks frontalis, parietalis bagian tengah,
korpus kalosum dan nukleus kaudatus. Arteri serebri media memberikan vaskularisasi
pada korteks lobus frontalis, parietalis dan temporalis.
Gambar 2. Stenosis
pada arteri karotis
Sistem vertebral dibentuk oleh arteri vertebralis kanan dan
kiri yang berpangkal di arteri subklavia, menuju dasar tengkorak melalui
kanalis transversalis di kolumna vertebralis servikalis, masuk rongga kranium
melalui foramen magnum, lalu mempercabangkan masing-masing sepasang arteri
serebeli inferior. Pada batas medula oblongata dan pons, keduanya bersatu
menjadi arteri basilaris dan setelah mengeluarkan 3 kelompok cabang arteri,
pada tingkat mesensefalon, arteri basilaris berakhir sebagai sepasang cabang
arteri serebri posterior. Arteri vertebralis memberikan vaskularisasi pada
batang otak dan medula spinalis atas. Arteri basilaris memberikan vaskularisasi
pada pons. Arteri
serebri posterior memberikan vaskularisasi pada lobus
temporalis, oksipitalis, sebagian kapsula interna, talamus, hipokampus, korpus
genikulatum dan mamilaria, pleksus koroid dan batang otak bagian atas.
C. ETIOLOGI
Menurut Smeltzer (2001) stroke biasanya
diakibatkan dari salah satu dari
empat
kejadian yaitu:
1. Thrombosis
serebral
Arteriosklerosis
serebral dan perlambatan sirkulasi serebral adalah penyebabutama trombosis
serebral, yang merupakan penyebab paling umum dari stroke. Tanda-tanda
trombosis serebral bervariasi. Sakit kepala adalah awitan yang tidak umum.
Beberapa pasien dapat mengalami pusing, perubahan kognitif, atau kejang, dan beberapa mengalami awitan yang
tidak dapat dibedakan dari haemorrhagi intracerebral atau embolisme serebral.
Secara umum, thrombosis serebral tidak terjadi dengan tiba-tiba, dan kehilangan
bicara sementara, hemiplegia, atau parestesia pada setengah tubuh dapat
mendahului awitan paralisis berat pada beberapa jam atau hari.
2. Embolisme
serebral
Embolus biasanya
menyumbat arteri serebral tengah atau cabang -cabangnya, yang merusak sirkulasi
serebral. Awitan hemiparesis atauhemiplegia tiba-tiba dengan afasia atau tanpa
afasia atau kehilangan kesadaran pada pasien dengan penyakit jantung atau
pulmonal adalah karakteristik dari embolisme serebral.
3. Iskemia
serebral
Iskemia serebral
(insufisiensi suplai darah ke otak) terutama karena konstriksi ateroma pada
arteri yang menyuplai darah ke otak.
4. Haemorhagi
serebral
a.
Haemorhagi ekstradural (haemorrhagi epidural)
adalah kedaruratan bedah neuro yang memerlukan perawatan segera. Keadaan ini
biasanya mengikuti fraktur tengkorak dengan robekan arteri tengah arteri
meninges lain, dan pasien harus diatasi dalam beberapa jam cedera untuk
mempertahankan hidup.
b.
Patofisiologi Haemorhagi
subdural pada dasarnya sama dengan haemorrhagi epidu ral, kecuali bahwa
hematoma subdural biasanya jembatan vena robek. Karenanya periode pembentukan
hematoma lebih lama dan menyebabkan tekanan pada otak. Beberapa pasien mungkin
mengalami haemorrhagi subdural kronik tanpa menunjukkan tanda atau gejala.
c.
Haemorrhagi subarakhnoid dapat terjadi sebagai
akibat trauma atau hipertensi, tetapi penyebab paling sering adalah kebocoran
aneurisme pada area sirkulus Willisi dan malformasi arteri vena kongenital pada
otak.
d.
Haemorrhagi intracerebral adalah perdarahan di
substansi dalam otak paling umum pada pasien dengan hipertensi dan
aterosklerosis serebral, karena perubahan degeneratif karena penyakit ini
biasanya menyebabkan rupture pembuluh darah. Biasanya awitan tiba -tiba, dengan
sakit kepala berat. Bila haemorrhagi membesar, makin jelas deficit neurologik
yang terjadi dalam bentuk penurunan kesadaran dan abnormalitas pada tanda
vital.
D. PATOFISIOLOGI
Stroke non haemorhagic dapat berupa iskemia atau emboli dan
thrombosis serebral, biasanya terjadi saat setelah lama beristirahat, baru
bangun tidur atau di pagi hari. Tidak terjadi perdarahan namun terjadi iskemia
yang menimbulkan hipoksia dan selanjutnya dapat timbul edema sekunder .
Gambar
3. Bekuan darah/Emboli
Iskemia disebabkan oleh adanya penyumbatan aliran darah otak
oleh thrombus atau embolus. Trombus umumnya terjadi karena berkembangnya
aterosklerosis pada dinding pembuluh darah, sehingga arteri menjadi tersumbat,
aliran darah ke area thrombus menjadi berkurang, menyebabkan iskemia kemudian
menjadi kompleks iskemia akhirnya terjadi infark pada jaringan otak. Emboli
disebabkan oleh embolus yang berjalan menuju arteri serebral melalui arteri
karotis.
Gambar 4. Bekuan
darah
Terjadinya blok pada arteri tersebut menyebabkan iskemia yang
tiba-tiba berkembang cepat dan terjadi gangguan neurologist fokal. Perdarahan
otak dapat ddisebabkan oleh pecahnya dinding pembuluh darah oleh emboli.
E. FAKTOR RESIKO
1. Hipertensi
Hipertensi merupakan
faktor risiko stroke yang potensial. Hipertensi dapat mengakibatkan pecahnya
maupun menyempitnya pembuluh darah otak. Apabila pembuluh darah otak pecah maka
timbullah perdarahan otak dan apabila pembuluh darah otak menyempit maka aliran
darah ke otak akan terganggu dan sel – sel otak akan mengalami kematian.
2. Diabetes
Mellitus
Diabetes Mellitus
mampu menebalkan dinding pembuluh darah otak yang berukuran besar. Menebalnya
dinding pembuluh darah otak akan menyempitkan diameter pembuluh darah tadi dan
penyempitan tersebut kemudian akan mengganggu kelancaran aliran ke otak, yang
pada akhirnya akan menyebabkan infark sel – sel otak.
3. Penyakit
Jantung
Berbagai penyakit
jantung berpotensi untuk menimbulkan stroke. Faktor risiko ini akan menimbulkan
hambatan/sumbatan aliran darah ke otak karena jantung melepas gumpalan darah
atau sel – sel/jaringan yang telah mati ke dalam aliran darah.
4. Hiperkolesterolemi
Meningginya angka
kolesterol dalam darah, terutama low density lipoprotein (LDL), merupakan
faktor risiko penting untuk terjadinya arteriosklerosis (menebalnya dinding
pembuluh darah yang kemudian diikuti penurunan elastisitas pembuluh darah).
Peningkatan kad ar LDL dan penurunan kadar HDL (High Density Lipoprotein)
merupakan faktor risiko untuk terjadinya penyakit jantung koroner.
5. Infeksi
Penyakit infeksi
yang mampu berperan sebagai faktor risiko stroke adalah tuberkulosis, malaria,
lues, leptospirosis, dan in feksi cacing.
6. Obesitas
Obesitas merupakan
faktor risiko terjadinya penyakit jantung.
7. Merokok
Manifestasi Klinis Merokok merupakan faktor risiko utama untuk
terjadinya infark jantung.
8. Kelainan
pembuluh darah otak
Pembuluh darah otak
yang tidak normal suatu saat akan pecah dan menimbulkan perdarahan.
9. Peningkatan
hematokrit (resiko infark serebral)
Kontrasepasi oral
(khususnya dengan disertai hipertensi, merokok, dan kadar estrogen tinggi)
10. Penyalahgunaan
obat (kokain)
11. Konsumsi
alcohol
12. Lain–lain,
Lanjut usia, penyakit paru–paru menahun, penyakit darah, asam urat yang berlebihan,
kombinasi berbagai faktor risiko secara teori.
F. MANIFESTASI KLINIS
Gejala dari stroke
non hemoragik yang mana tergantung pada lokasi lesi (pembuluh darah mana yang
tersumbat), ukuran area yang perfusinya tidak adekuat dan jumlah aliran darah kolateral.
Adapun gejala Stroke non hemoragik adalah:
1.
Kehilangan motorik: stroke adalah penyakit neuron atas
dan mengakibatkan kehilangan kontrol volunter. Gangguan kontrol volunter pada
salah satu sisi tubuh dapat menunjukan kerusakan pada neuron atas pada sisi
yang belawanan dari otak. Disfungsi neuron paling umum adalah hemiplegi
(paralisis pada salah satu sisi tubuh) karena lesi pada sisi otak yang
berlawanan dan hemiparises (kelemahan salah satu sisi tubuh)
2.
Kehilangan komunikasi: fungsi otak lain yang yang
dipengaruhi oleh stroke adalah bahasa dan komunikasi. Stroke adalah penyebab
afasia paling umum. Disfungsi bahasa dan komunikasi dapat dimanifestasikan oleh
hal berikut:
a.
Disatria (kesulitan berbicara), ditunjukan dengan
bicara yang sulit dimengerti yang disebabkan oleh paralisis otot yang
bertanggung jawab menghasilkan bicara.
b.
Disfasia atau afasia (kehilangan bicara), yang terutama
ekspresif atau reseptif.
c.
Apraksia, ketidakmampuan untuk melakukan tindakan yang
dipelajari sebelumnya.
3.
Defisit lapang pandang, sisi visual yang terkena
berkaitan dengan sisi tubuh yang paralisis yaitu kesulitan menilai jarak, tidak
menyadari orang atau objek ditempat kehilangan penglihata.
4.
Defisit sensori, terjadi pada sisi berlawanan dari lesi
yaitu kehilangan kemampuan untuk merasakan posisi dan gerakan bagian tubuh.
5.
Kerusakan fungsi kognitif dan efek psikologik, bila
kerusakan pada lobus frontal, mempelajari kapasitas, memori atau fungsi
intelektual mungkin terganggu. Disfungsi ini dapat ditunjukan dalam lapang
perhatian terbatas, kesulitan dalam pemahaman, lupa dan kurang motivasi.
6.
Disfungsi kandung kemih, setelah stroke pasien mungkin
mengalami inkontenensia urinarius karena kerusakan kontrol motorik. (Suzzane C.
Smelzzer, dkk, 2001, hlm. 2133-2134)
G. PEMERIKSAAN PENUNJANG
Pemeriksaan diagnostic:
1.
CT Scan (Computer Tomografi Scan)
Pembidaian
ini memperlihatkan secara spesifik letak edema, posisi hematoma adanya jaringan
otak yang infark atau iskemia, dan posisinya secara pasti. Hasil pemerikasaan
biasanya didapatkan hiperdens fokal, kadang pemadatan terlihat di ventrikel
atau menyebar ke permukaan otak.
2.
Angiografi serebral
Membantu
menentukan penyebab stroke secara spesifik seperti perdarahan atau obstruksi
arteri adanya titik okulasi atau raftur.
3.
Pungsi Lumbal
Menunjukan
adanya tekanan normal, tekanan meningkat dan cairan yang mengandung darah menunjukan
adanya perdarahan.
4.
Magnatik Resonan Imaging (MRI):
Menunjukan
daerah yang mengalami infark, hemoragik.
5.
Ultrasonografi Dopler :
Mengidentifikasi
penyakit arteriovena.
6.
Sinar X Tengkorak:
Menggambarkan
perubahan kelenjar lempeng pineal.
7.
Elektro Encephalografi (EEG)
Mengidentifikasi
masalah didasarkan pada gelombang otak dan mungkin memperlihatkan daerah lesi yang
spesifik.
Pemeriksaan Laboratorium:
1.
Lumbal pungsi, pemeriksaan likuor merah biasanya di
jumpai pada perdarahan yang masif, sedangkan perdarahan yang kecil biasanya
warna likuor masih normal sewaktu hari – hari pertama.
2.
Pemeriksaan kimia darah, pada stroke akut dapat terjadi
hiperglikemia. Gula darah dapat mencapai 250 mg didalam serum. (Arif Muttaqin, 2008,
hlm. 139)
H. PENATALAKSANAAN
Untuk
mengobati keadaan akut perlu diperhatikan faktor-faktor kritis sebagai berikut
1. Berusaha
menstabilkan tanda-tanda vital dengan:
a.
Mempertahankan saluran nafas yang paten
yaitu lakukan pengisapan lendiryang sering, oksigenasi, kalau perlu lakukan
trakeostomi, membantu pernafasan.
b.
Mengontrol tekanan darah berdasarkan
kondisi pasien, termasuk usaha memperbaiki hipotensi dan hipertensi.
2.
Berusaha menemukan dan memperbaiki
aritmia jantung.
3. Merawat
kandung kemih, sedapat mungkin jangan memakai kateter.
4. Menempatkan
pasien dalam posisi yang tepat, harus dilakukan secepat mungkin pasien harus
dirubah posisi tiap 2 jam dan dilakukan latihan-latihan gerak pasif.
5. Nutrisi
per oral hanya diberikan jika fungsi menelan baik. Jika kesadaran menurun atau
ada gangguan menelan sebaiknya dipasang NGT
6. Pemberian
cairan intravena berupa kristaloid atau koloid dan hindari penggunaan glukosa
murni atau cairan hipotonik
Pengobatan Konservatif
1.
Vasodilator meningkatkan aliran darah
serebral (ADS) secara percobaan, tetapi maknanya: pada tubuh manusia belum
dapat dibuktikan.
2.
Dapat diberikan histamin, aminophilin,
asetazolamid, papaverin intra arterial.
3.
Anti agregasi thrombosis seperti aspirin
digunakan untuk menghambat reaksi pelepasan agregasi thrombosis yang terjadi
sesudah ulserasi alteroma.
I. PENGKAJIAN
PROSES KEPERAWATAN
1.
Perubahan pada tingkat kesadaran atau responivitas yang
dibuktikan dengan gerakan, menolak terhadap perubahan posisi dan respon
terhadap stimulasi, berorientasi terhadap waktu, tempat dan orang
2.
Ada atau tidaknya gerakan volunteer atau involunter
ekstremitas, tonus otot, postur tubuh, dan posisi kepala.
3.
kekakuan atau flaksiditas leher.
4.
Pembukaan mata, ukuran pupil komparatif, dan reaksi
pupil terhadap cahaya dan posisi okular.
5.
Warna wajah dan ekstremitas, suhu dan kelembaban kulit.
6.
Kualitas dan frekuensi nadi, pernapasan, gas darah
arteri sesuai indikasi, suhu tubuh dan tekanan arteri.
7.
kemampuan untuk bicara
8.
Volume cairan yang diminum dan volume urin yang
dikeluarkan setiap 24 jam.
9.
Riwayat hipertensi, kebiasaan merokok, kebiasaan
makanan dan umur.
Dari pengkajian secara umum tersebut diatas dapat dijabarkan
sebagai berikut:
a.
Pengkajian Primer
1)
Airway
Adanya
sumbatan/obstruksi jalan napas oleh adanya penumpukan sekret akibat kelemahan
reflek batuk.
2)
Breathing
Kelemahan
menelan/ batuk/ melindungi jalan napas, timbulnya pernapasan yang sulit dan /
atau tak teratur, suara nafas terdengar ronchi /aspirasi.
3)
Circulation
TD
dapat normal atau meningkat, hipotensi terjadi pada tahap lanjut, takikardi,
bunyi jantung normal pada tahap dini, disritmia, kulit dan membran mukosa
pucat, dingin, sianosis pada tahap lanjut.
b.
Pengkajian Sekunder
1)
Aktivitas dan istirahat
Ø
Data
Subyektif
kesulitan
dalam beraktivitas; kelemahan, kehilangan sensasi atau paralysis. Mudah lelah,
kesulitan istirahat (nyeri atau kejang otot).
Ø
Data
obyektif
Perubahan
tingkat kesadaran, perubahan tonus otot (flaksid atau spastic), paraliysis
(hemiplegia), kelemahan umum, gangguan penglihatan.
2)
Sirkulasi
Ø
Data
Subyektif
Riwayat
penyakit jantung (penyakit katup jantung, disritmia, gagal jantung, endokarditis
bacterial), polisitemia.
Ø
Data
obyektif
Hipertensi
arterial, Disritmia, perubahan EKG, Pulsasi: kemungkinan bervariasi Denyut
karotis, femoral dan arteri iliaka atau aorta abdominal.
3)
Integritas ego
Ø
Data
Subyektif
Perasaan
tidak berdaya, hilang harapan.
Ø
Data
obyektif
Emosi
yang labil dan marah yang tidak tepat, kesediahan, kegembiraan, kesulitan berekspresi
diri.
4)
Eliminasi
Ø
Data
Subyektif
Inkontinensia,
anuria, distensi abdomen (kandung kemih sangat penuh), tidak adanya suara
usus(ileus paralitik)
5)
Makan/ minum
Ø
Data
Subyektif
Nafsu
makan hilang, nausea/vomitus menandakan adanya PTIK, kehilangan sensasi lidah,
pipi, tenggorokan, disfagia. Riwayat DM, peningkatan lemak dalam darah.
Ø
Data
obyektif:
Problem
dalam mengunyah (menurunnya reflek palatum dan faring) Obesitas (faktor
resiko).
6)
Sensori Neural
Ø
Data Subyektif
Pusing/syncope
(sebelum CVA/sementara selama TIA).
v
Nyeri kepala: pada perdarahan intra serebral atau
perdarahan sub arachnoid, kelemahan, kesemutan/kebas, sisi yang terkena
terlihat seperti lumpuh/mati, penglihatan berkurang.
v
Sentuhan: kehilangan sensor pada sisi kolateral
pada ekstremitas dan pada muka ipsilateral (sisi yang sama).
v
Gangguan rasa pengecapan dan penciuman.
Ø
Data
obyektif
v
Status mental: koma biasanya menandai stadium
perdarahan, gangguan tingkah laku (seperti: letergi, apatis, menyerang) dan
gangguan fungsi kognitif.
v
Ekstremitas: kelemahan/paraliysis
(kontralateral) pada semua jenis stroke, genggaman tangan tidak imbang,
berkurangnya reflek tendon dalam (kontralateral).
v
Wajah: paralisis/parese (ipsilateral).
v
Afasia (kerusakan atau kehilangan fungsi
bahasa), kemungkinan ekspresif/ kesulitan berkata kata, reseptif/kesulitan berkata
kata komprehensif, global/kombinasi dari keduanya.
v
Kehilangan kemampuan mengenal atau melihat,
pendengaran, stimuli taktil.
v
Apraksia: kehilangan kemampuan menggunakan
motorik.
v
Reaksi dan ukuran pupil: tidak sama dilatasi dan
tak bereaksi pada sisi ipsi lateral.
7)
Nyeri/kenyamanan
Ø
Data
Subyektif
Sakit
kepala yang bervariasi intensitasnya.
Data
obyektif
Tingkah
laku yang tidak stabil, gelisah, ketegangan otot / fasial.
8)
Respirasi
Ø
Data Subyektif
Perokok
(factor resiko).
9)
Keamanan
Ø
Data
obyektif
Motorik/sensorik:
masalah dengan penglihatan, perubahan persepsi terhadap tubuh, kesulitan untuk
melihat objek, hilang kewasadaan terhadap bagian tubuh yang sakit. idak mampu
mengenali objek, warna, kata, dan wajah yang pernah dikenali, gangguan berespon
terhadap panas, dan dingin/gangguan regulasi suhu tubuh, gangguan dalam
memutuskan, perhatian sedikit terhadap keamanan, berkurang kesadaran diri.
10) Interaksi
social
Ø
Data obyektif:
Problem
berbicara, ketidakmampuan berkomunikasi.
(Doenges
E, Marilynn,2000).
J. DIAGNOSA KEPERAWATAN BESERTA APLIKASI NOC
DAN NIC
1.
Gangguan perfusi jaringan cerebral berhubungan dengan
gangguan aliran darah sekunder, adanya perdarahan, edema atau oklusi pembuluh
darah
Ø
Tujuan
Keperawatan:
a.
Klien tidak
gelisah
b.
Tidak ada
keluhan nyeri kepala, mual, kejang.
c.
GCS 456
d.
Pupil
isokor, reflek cahaya
e.
Tanda-tanda
vital normal (nadi: 60-100 kali permenit, suhu: 36-36,7 C, Pernafasan 16-20
kali permenit)
Ø
Intervensi:
a.
Berikan penjelasan
kepada keluarga klien tentang sebab-sebab peningkatan TIK dan akibatnya
b.
Anjurkan
kepada klien untuk bed rest total
c.
Observasi
dan catat tanda-tanda vital dan kelainan tekanan intrakranial tiap dua Jam
d.
Berikan
posisi kepala lebih tinggi 15-30 dengan letak jantung ( beri bantal tipis)
e.
Anjurkan
klien untuk menghindari batuk dan mengejan berlebihan
f.
Ciptakan
lingkungan yang tenang dan batasi pengunjunng
g.
Kolaborasi
dengan tim dokter dalam pemberian obat neuroprotektor
2.
Gangguan komunikasi verbal berhubungan dengan perubahan
system saraf pusat (defek anatomis, perubahan neuromuscular pada system
penglihatan, pendengaran dan apparatus fonatori)
Ø
Tujuan
keperawatan:
a.
Menerima pesan-pesan melalui metode alternatif (mis;
komunikasi tertulis, bahasa isyarat, bicara dengan jelas pada telinga yang
baik).
b.
Memperlihatkan suatu peningkatan kemampuan
berkomunikasi.
c.
Meningkatkan kemampuan untuk mengerti.
d.
Mengatakan penurunan frustrasi dalam berkomunikasi.
e.
Mampu berbicara yang koheren
f.
Mampu menyusun kata – kata/ kalimat
Ø
Intervensi:
a.
Kaji tipe/derajat disfungsi, seperti pasien tidak
tampak memahami kata atau mengalami kesulitan berbicara atau membuat pengertian
sendiri.
b.
Bedakan antara afasia dengan disartria
c.
Perhatikan kesalahan dalam komunikasi dan berikan umpan
balik
d.
Mintalah pasien untuk mengikuti perintah sederhana
(seperti “buka mata,” “tunjuk ke pintu”) ulangi dengan kata/kalimat yang
sederhana
e.
Tunjukkan objek dan minta pasien untuk menyebutkan nama
benda tersebut
f.
Mintalah pasien untuk mengucapkan suara sederhana seperti
“Sh” atau “Pus”
g.
Minta pasien untuk menulis nama dan/atau kalimat yang
pendek. Jika tidak dapat menulis, mintalah pasien untuk membaca kalimat yang
pendek
h.
Tempatkan tanda pemberitahuan pada ruang perawat dan
ruangan pasien tentang adanya gangguan bicara. Berikan bel khusus bila perlu
i.
Berikan metode komunikasi alternative, seperti menulis
di papan tulis, gambar. Berikan petunjuk visual (gerakan tangan, gambar-gambar,
daftar kebutuhan, demonstrasi)
j.
Katakan secara langsung dengan pasien, bicara perlahan,
dan dengan tenang. Gunakan pertanyaan terbuka dengan jawaban “ya/tidak,”
selanjutnya kembangkan pada pertanyaan yang lebih kompleks sesuai dengan
respons pasien
k.
Hargai kemampuan pasien sebelum terjadi penyakit;
hindari “pembicaraan yang merendahkan” pada pasien atau membuat hal-hal yang
menentang kebanggaan pasien
l.
Konsultasikan dengan/rujuk kepada ahli terapi wicara
3.
Hambatan mobilitas bergerak/berpindah berhubungan
dengan gangguan neuromuscular
Ø
Tujuan
keperawatan:
a.
Pertahankan posisi optimal
b. Mempertahankan/meningkatkan kekuatan
dan fungsi bagian tubuh yang terserang hemiparesis dan hemiplagia.
c. Mempertahankan perilaku yang memungkinkan adanya aktivitas
Ø Intervensi
a. Kaji
kemampuan secara fungsional/luasnya kerusakan awal dan dengan cara yang teratur
b. Ubah posisi minimal setiap 2 jam (telentang,miring) dan
sebagainya dan jika memungkinkan bisa lebih sering jika diletakkan dalam posisi
bagian yang terganggu
c. Letakkan pada posisi telungkup satu kali atau dua kali
sekali jika pasien dapat mentoleransinya
d. Mulailah melakukan latihan rentang gerak aktif dan pasif
pada semua ekstremitas saat masuk. Anjurkan melakukan latihan sepeti latihan
quadrisep/gluteal, meremas bola karet, melebarkan jari-jari kaki/telapak
e. Sokong ekstremitas dalam posisi fungsionalnya, gunakan
papan kaki (foot board) seelama periode paralisis flaksid. Pertahankan posisi
kepala netral
f. Tempatkan bantal di bawah aksila untuk melakukan abduksi
pada tangan
g. Tempatkan ”handroll’ keras pada teelapak tangan dengan
jari – jari dan ibu jari saling berhadapan
h. Posisikan lutut dan panggul dalam posisi ekstensi
i.
Bantu
untuk mengembangkan keseimbangan duduk (seperti meninggikan bagian kepala
tempat tidur, bantu untuk duduk di sisi tempat tidur, biarkan pasien
menggunakan kekuatan tangan untuk menyokong berta badan dan kaki yang kuat
untuk memindahkan kaki yang sakit; meningkatkan waktu duduk) dan keseimbangan
dalam berdiri (seperti letakkan sepatu yang datar;sokong bagian belakang bawah
pasien dengan tangan sambil meletakkan lutut penolong diluar lutut pasien;bantu
menggunakan alat pegangan paralel dan walker)
j.
Anjurkan
pasien untuk membantu pergerakan dan latihan dengan menggunakan ekstremitas
yang tidak sakit untuk menyokong/ menggerakkan daerah tubuh yang mengalami
kelemahan
k. Konsultasikan dengan ahli fisioterapi secara aktif,
latiahn resistif, dan ambualsi pasien
l.
Bantulah
dengan stimulasi elektrik, seperi TENS sesuai indikasi
m. Berikan obat relaksan otot, antispasmodik sesuai indikasi
seperti baklofen dan trolen
(Doenges 2000, Nanda 2009, NOC 2004, NIC 2004)
BAB III
PENUTUP
STROKE NON
HEMORAGIC
BAB
III
PENUTUP
A. KESIMPULAN
Dari
pembahasan diatas dapat ditarik kesimpulan antara lain:
1.
Stroke non hemoregik adalah sindroma
klinis yang awalnya timbul mendadak, progresi cepat berupa deficit neurologis
fokal atau global yang berlangsung 24 jam atau lebih atau langsung menimbul
kematian yang disebabkan oleh gangguan peredaran darah otak non straumatik.
2.
Etiologi
dari Stroke Non Hemoragic adalah:
a. Thrombosis serebral
b. Embolisme
serebral
c. Iskemia
serebral
d. Haemorhagi
serebral
3. Patofisiologi
Stroke Non Hemoragic, Iskemia disebabkan oleh adanya penyumbatan aliran darah
otak oleh thrombus atau embolus. Trombus umumnya terjadi karena berkembangnya
aterosklerosis pada dinding pembuluh darah, sehingga arteri menjadi tersumbat,
aliran darah ke area thrombus menjadi berkurang, menyebabkan iskemia kemudian
menjadi kompleks iskemia akhirnya terjadi infark pada jaringan otak. Emboli
disebabkan oleh embolus yang berjalan menuju arteri serebral melalui arteri
karotis. Terjadinya blok pada arteri tersebut menyebabkan iskemia yang
tiba-tiba berkembang cepat dan terjadi gangguan neurologist fokal. Perdarahan
otak dapat ddisebabkan oleh pecahnya dinding pembuluh darah oleh emboli.
4. Manifestasi
klinis dari Stroke Non Hemoragic adalah:
a. Kehilangan
motorik
b. Kehilangan
komunikasi (Disatria, Disfasia dan Apraksia)
c. Defisit
lapang pandang
d. Defisit
sensori
e. Kerusakan
fungsi kognitif dan efek psikolog
f. Disfungsi
kadung kemih
5. Pemeriksaan
penunjang yang diperlukan antara lain:
a. CT
Scan
b. Angiografi
serebral
c. Fungsi
lumbal
d. Magnatik
Resonan Imaging (MRI)
e. Ultrasonografi
Dopler
f. Sinar
X Tengkorak
g. Elektro
Encephalografi (EEG)
h. Pemeriksaan
darah lengkap
6. Diagnosa
Keperawatan yang muncul antara lain:
a.
Gangguan perfusi jaringan cerebral berhubungan dengan
gangguan aliran darah sekunder, adanya perdarahan, edema atau oklusi pembuluh
darah
b.
Gangguan komunikasi verbal berhubungan dengan perubahan
system saraf pusat (defek anatomis, perubahan neuromuscular pada system
penglihatan, pendengaran dan apparatus fonatori)
c.
Hambatan mobilitas bergerak/berpindah berhubungan
dengan gangguan neuromuscular
B. SARAN
1.
Bagi mahasiswa
a. Persiapan
diri sebaik mungkin sebelum melaksanakan tindakan asuhan keperawatan pada klien
Stroke Non Hemoragic.
b. Jika
melakukan tindakan asuhan keperawatan pada klien Stroke Non Hemoragic harus
sesuai dengan teori yang telah dipelajari.
c. Hendaklah
jangan segan untuk bertanya kepada dosen instruktur atau membaca buku tentang
hal-hal yang belum jelas yang berkaitan dengan masalah Stroke Non Hemoragic.
d. Selalu
semangat ketika berdiskusi dan selalu bekerjasama ketika dalam belajar
kelompok.
e. Bagi
mahasiswa di harapkan bisa melaksaikanakan tindakan asuhan keperawatan sesuai
dengan prosedur yang ada.
2.
Bagi kampus/Dosen pembimbing
a. Mohon
bimbingannya supaya kami lebih memahami tentang konsep Stroke Non Hemoragic.
b. Kami
harapkan tidak bosan untuk memperhatikan dan mendengarkan konsultasi dari
mahasiswa.
REFERENSI
Brunner & Suddarth. 2002. Keperawatan Medikal Bedah Edisi
8. Jakarta. EGC.
Corwin
Elizabeth J. Buku saku pathofisiologi.
Edisis 3, alih bahasa Nike Budi Subekti, Egi Komara Yuda, Jakarta: EGC, 2009.
Doenges, Marilynn E., Moorhouse,
Mary Frances dan Geissler, Alice C. 2000. Edisi 3. Rencana Asuhan Keperawatan. Jakarta.EGC.
Docterman
dan Bullechek. Nursing Invention
Classifications (NIC), Edition 4, United States Of America: Mosby Elseveir
Acadamic Press, 2004.
Gejala, Diagnosa & Terapi
Stroke Non Hemoragik. Diambil dari http://www.scribd.com/doc/28329428/Laporan-Pendahuluan-Asuhan
Keperawatan-Klien-Dengan-Stroke.
Diakses di internet 13 April 2012
Guyton,
Arthur C, Fisiologi Manusia dan
Mekanisme Panyakit, Edisi 3, Jakarta: EGC, 1997.
Herdman
Heather T, Nanda International. Diagnosis
Keperawatan: Defenisi dan klassifikasi, Editor edisi bahasa Indonesia
Monica Ester, Jakarata: EGC, 2009.
Jurnal,
Informasi Tentang Data Stroke, Obat Stroke,
Pengobatan Stroke, Rehabilitasi Stroke. Dalam bentuk Jurnal. Diambil dari http://data-stroke.blogspot.com/2010_03_01_archive.html.
Diakses di internet 13 April 2012
Linda
Juall Carpenito, 1995, Rencana Asuhan
& Dokumentasi Keperawatan, EGC, Jakarta.
Maas, Morhead, Jhonson dan Swanson. Nursing Out Comes (NOC), United
States Of America: Mosby Elseveir Acadamic Press, 2004.
Mansjoer, arief, dkk. 2001. Kapita Selekta Kedokteran Edisi ketiga
Jilid Pertama. Jakarta. Media Aesculapius Fakultas Kedokteran
Universitas Indonesia.
Price, Sylvia A. 1995.Edisi 4. Patofisiologi : Konsep klinis
proses-proses penyakit. Jakarta. EGC
By: Arifuddin, S.Kep | Gomezz Mezz
Alumni STIKes Madani Yogyakarta angkatan 2010
Met Co-Pas aja dehh,, Semoga sedikit tulisan ini bermanfaat...
Alumni STIKes Madani Yogyakarta angkatan 2010
Met Co-Pas aja dehh,, Semoga sedikit tulisan ini bermanfaat...
















1 comments:
Waaaahhh,, sempurna banget LPnya mas... sangat membatu sekali dalam menyelesaikan tugas kuliahku, Terima kasih
Post a Comment